Úvodem
Co je to nádorové onemocnění páteře a obecný úvod do tématu.
 Informace o léčbě onemocnění páteře
s garancí Prof. MUDr. Jana Štulíka, CSc.
Informace o léčbě onemocnění páteře
s garancí Prof. MUDr. Jana Štulíka, CSc.
Nádorové onemocnění páteře je hned po degenerativním postižení a úrazech třetí nejčastější diagnózou.
Kapitola 2.
Pod pojmem nádory páteře rozumíme nádory vycházející a vyrůstající z páteřních struktur: obratlů nebo z tkání v jejich okolí. V praxi to nejčastěji znamená nádory v oblasti kostěných struktur páteře (těl obratlů, oblouků, výběžků), případně v prostoru kolem páteřního kanálu.
Podle původu daného nádoru rozlišujeme dva odlišné typy nádorů:
Nádor vznikl přímo v obratli nebo v okolních strukturách (velmi vzácné nádory).
Nádor se do páteře rozšířil z jiného orgánu, např. při rakovině prsu, prostaty, plíce apod. (nejčastější varianta).
Z anatomického hlediska rozlišujeme, kde se nádor nachází ve vztahu k obalu míchy (dura mater). V našem páteřním centru se zabýváme a specializujeme zejména na tzv. extradurální nádory – tedy nádory jsou uložené mimo obal míchy. Jsou nejčastější skupinu nádorů v oblasti páteře. Z praktického hlediska je dělíme podle původu na kostní a neurogenní. Kostní extradurální nádory vyrůstají přímo z obratle (nejčastěji z těla obratle nebo jeho zadních struktur) a mohou vést k oslabení (destrukci) kosti, patologické zlomenině a nestabilitě páteře. Neurogenní extradurální nádory naopak vycházejí z nervových struktur v okolí páteře (typicky z nervového kořene nebo jeho obalů) a mohou zasahovat do páteřního kanálu i mimo něj, často přes meziobratlový otvor. V obou případech platí, že nádor může růst směrem do páteřního kanálu a způsobit útlak nervových struktur a různé neurologické obtíže.
Tumor L3 – totální odstranění a rekonstrukce za použití speciální karbonové instrumentace
Bolest postižené oblasti páteře je nejčastějším prvním příznakem nádoru páteře, ale není „jedna“. U nádorových onemocnění páteře se typicky kombinuje několik mechanismů: samotný nádor může vyvolávat zánětlivou reakci v okolních tkáních, může napínat okostici (periost) a dráždit kost, může způsobit mikrofraktury (nepatrné zlomeniny) nebo patologickou zlomeninu a v neposlední řadě může utlačovat nervové struktury. Proto nás zajímá nejen to, jestli a kde záda bolí, ale i charakter bolesti – kdy se objevuje, co ji zhoršuje a co ji naopak ulevuje.
U části pacientů dominuje tzv. biologická (onkologická) bolest. Jde o hlubokou, často tupou bolest v místě postižení, která může být přítomná i v klidu a má tendenci se postupně zhoršovat. Typickým rysem může být zhoršení v noci nebo časně ráno.
Jiný typ představuje mechanická bolest, která ukazuje na problém se stabilitou páteře. Zhoršuje se při vzpřímené poloze, chůzi, sedu nebo při zátěži, a naopak se zřetelně ulevuje vleže či v odlehčení. Taková bolest může znamenat, že nádor oslabuje obratel, došlo (nebo hrozí) patologické zlomenině, případně vzniká nestabilita v postiženém segmentu. Mechanická složka bolesti je důležitá, protože často mění léčebnou strategii: kromě ošetření nádoru je nutné zajistit i stabilitu páteře, aby se předešlo dalšímu zhoršování bolesti a riziku neurologických komplikací.
Pokud nádor dráždí nebo utlačuje nervový kořen, přidává se radikulární (nervová) bolest – typicky ostrá, pálivá nebo „elektrizující“, která vystřeluje do končetiny nebo se šíří v typickém pruhu podle tzv. dermatomu (například pásovitě kolem hrudníku). Často bývá doprovázená brněním, poruchou citlivosti nebo slabostí v odpovídající části končetiny.
Ještě závažnější situací je útlak míchy nebo kaudy – zde mluvíme o myelopatii. Ta se může projevit poruchou chůze, nejistotou, zhoršenou koordinací, slabostí (často oboustrannou), poruchou citlivosti s „hranicí“ na trupu a v pokročilých případech i poruchou močení či stolice. Důležité je, že myelopatie nemusí vždy bolet výrazně – někdy pacient vnímá spíše funkční zhoršení než samotnou bolest. Nově vzniklá nebo zhoršující se slabost či porucha chůze je proto vždy důvodem k urgentnímu posouzení.
Nakonec existuje i referovaná (somatická) bolest, kdy se zdroj nachází v páteři, ale bolest je vnímána jinde (například v oblasti hrudníku, břicha, kyčle či třísla). Právě proto mohou být některé nádory páteře dlouho zaměňovány za „běžné“ muskuloskeletární potíže – a o to důležitější je sledovat varovné rysy, zejména progresi obtíží, noční bolest, neurologické příznaky nebo známou onkologickou anamnézu
Nově vzniklá slabost končetin, rychle se zhoršující porucha chůze nebo porucha močení a stolice jsou varovné příznaky, které vyžadují neodkladné lékařské posouzení. Včasná léčba může zabránit trvalému neurologickému poškození.
U některých zhoubných onemocnění se přidávají i celkové příznaky, například nevysvětlitelné hubnutí, nechutenství nebo výrazná únava. Samy o sobě ale nejsou pro nádory páteře specifické – vždy hodnotíme celý klinický obraz.
Kapitola 3.
Diagnostika nádorů páteře musí být přesná a rychlá, protože různé typy nádorů vyžadují zásadně odlišnou léčbu.
Cílem vyšetření je odpovědět na čtyři klíčové otázky:
Vyšetření začíná podrobným rozhovorem a klinickým (včetně neurologického) vyšetřením. Následují laboratorní testy a především zobrazovací metody. Základním vyšetřením je zpravidla magnetická rezonance (MRI) ideálně celé páteře, která nejlépe ukáže měkké tkáně, páteřní kanál a vztah nádoru k nervovým strukturám. CT doplňuje informaci o kostech – zda je obratel destruovaný, oslabený nebo hrozí zlomenina. U podezření na metastatické postižení je důležité i celkové zhodnocení rozsahu onemocnění (tzv. staging), typicky pomocí PET/CT nebo dalších metod dle doporučení onkologického týmu.
Masivní tumor odstupující z páteře v úrovni T7 – T8,
odstranění a rekonstrukce pomocí karbonové instrumentace
Zásadním a nezbytným krokem je biopsie – cílený odběr vzorku nádorové tkáně k histologickému vyšetření (které provádí patolog v dané nemocnici). Zatímco MRI, CT nebo PET/CT spolehlivě ukážou umístění a rozsah nádorového ložiska, samotný obraz často nestačí k určení přesného typu nádoru. Biopsie je proto jediná spolehlivá cesta k přesné diagnóze a k volbě správné, cílené léčby. Odebírá se plánovaně tak, aby nekomplikovala případnou následnou operaci a minimalizovala riziko komplikací. Je zvlášť důležitá při podezření na primární nádor páteře, protože bez histologického ověření nelze bezpečně rozhodnout o definitivní operační strategii. Výsledek biopsie následně určuje, zda je vhodná radikální resekce, kombinace s radioterapií, systémová onkologická léčba, nebo paliativní postup zaměřený na úlevu a zachování funkce.
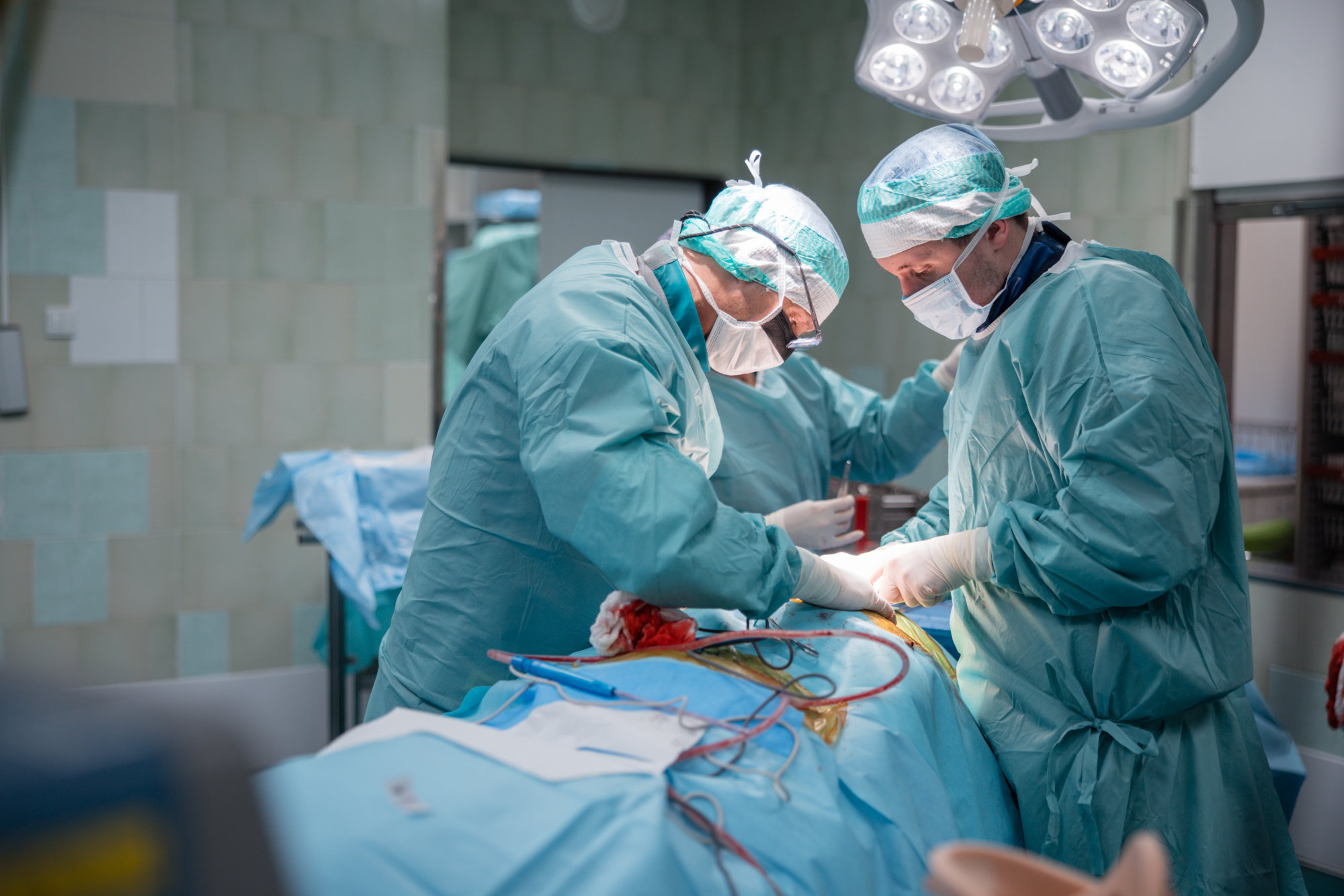
Prakticky rozlišujeme nádory podle původu a biologického chování.
Nejčastější formou nádorového postižení páteře jsou metastázy – ložiska nádoru, který vznikl v jiném orgánu a do páteře se rozšířil. Nejčastěji pocházejí z nádorů prsu, prostaty a plic; relativně často také z ledviny a štítné žlázy (méně často i z trávicího traktu či u některých krevních malignit). Metastázy typicky postihují těla obratlů a bývají uloženy extradurálně – mohou z obratle prorůstat do páteřního kanálu, oslabit stabilitu páteře a způsobit útlak nervových struktur nebo míchy.
U metastatického onemocnění je zásadní, aby léčba páteře byla propojena s celkovou onkologickou strategií. Ve většině případů je cílem léčby páteře především rychlá kontrola příznaků – úleva od bolesti, záchrana nebo naopak ochrana nepostižených neurologických funkcí a zajištění stability – tak, aby pacient mohl co nejdříve navázat systémovou onkologickou léčbou. Právě tato navazující léčba je klíčová pro celkovou kontrolu onemocnění a může zahrnovat ozařování, chemoterapii, hormonální, cílenou či biologickou léčbu a další postupy podle typu nádoru; tuto část terapie řídí klinický onkolog.
Primární nádory páteře jsou ve srovnání s metastázami mnohem vzácnější a u řady z nich jsou možnosti systémové léčby (chemoterapie, biologická terapie) i běžné radioterapie omezené nebo nedostatečné. Právě proto je zde často chirurgický výkon stěžejním pilířem léčby. Jedná se o precizně naplánované a technicky mimořádně náročné operace, jejímž cílem je dostatečně radikální odstranění nádoru – ideálně i s bezpečným lemem okolní zdravé tkáně, pokud to anatomické poměry dovolí. V některých situacích je nutné přijmout i obtížný kompromis: aby bylo možné nádor odstranit v onkologicky správném rozsahu a maximalizovat šanci na „vyléčení pacienta“, může být nezbytné obětovat část jinak zdravých struktur. Vždy však pečlivě zvažujeme poměr mezi onkologickým přínosem, riziky výkonu a dopadem na funkci – s jednoznačným cílem chránit pacienta a nabídnout mu nejlepší možnou dlouhodobou perspektivu. Tyto výkony patří mezi nejnáročnější operace v páteřní chirurgii a vyžadují detailní předoperační plánování a zkušený multidisciplinární tým.
Kapitola 4.
Moderní léčba nádorů páteře vyžaduje kombinaci vysoké erudice v oboru, zkušenosti, technického zázemí a mezioborové koordinace. Rozdíl mezi „dobrým“ a „optimálním“ řešením často nespočívá v jediné metodě, ale v přesném načasování a správné volbě strategie pro konkrétního pacienta.
Na Klinice spondylochirurgie 1. LF UK a FN Motol je péče postavena na třech principech.
je multidisciplinární rozhodování – každý případ posuzujeme v rámci mezioborového týmu, kde se propojuje pohled spondylochirurgie, onkologie, radioterapie, radiologie a dalších odborností podle potřeby daného případu.
je plné spektrum spondylochirurgické léčby od výkonů paliativních, které rychle uleví pacientovi a zlepší kvalitu života, až po vysoce komplexní tzv. en bloc resekce nádorů nebo celých obratlů s rekonstrukcí páteře.
je kontinuita péče: od rychlé diagnostiky a bezpečného plánování přes léčbu a rehabilitaci až po dlouhodobé sledování.
Pečujeme o dospělé i dětské pacienty a léčbu vždy volíme tak, aby byla onkologicky správná, technicky dokonale provedená, bezpečná a zároveň respektovala kvalitu života, funkci a dlouhodobé cíle pacienta.
Operaci zvažujeme zejména tehdy, když nádor:
V praxi může mít operace několik cílů, které se často kombinují: dekomprese (uvolnění nervových struktur), resekce nádoru v bezpečném rozsahu a stabilizace (zajištění páteře instrumentací, náhradou části obratle a rekonstrukcí předního sloupce). U metastáz bývá operace často součástí paliativní strategie – jejím cílem není „vyléčit“ celé onemocnění, ale rychle a účinně chránit nervové funkce, obnovit stabilitu a umožnit další onkologickou léčbu.
U některých primárních zhoubných nádorů páteře může být cílem léčby úplné odstranění nádoru s úmyslem vyléčení (tzv. kurativní výkon). Pokud to anatomické poměry dovolí a riziko je přijatelné, usilujeme o odstranění nádoru v jednom kuse – odborně en bloc – často i s tenkým „bezpečným lemem“ okolní tkáně. Patolog následně hodnotí okraje odebrané tkáně: negativní (čistý) okraj znamená, že na okraji odstraněné tkáně už nejsou nádorové buňky, což svědčí pro kompletní odstranění nádoru v dané oblasti.
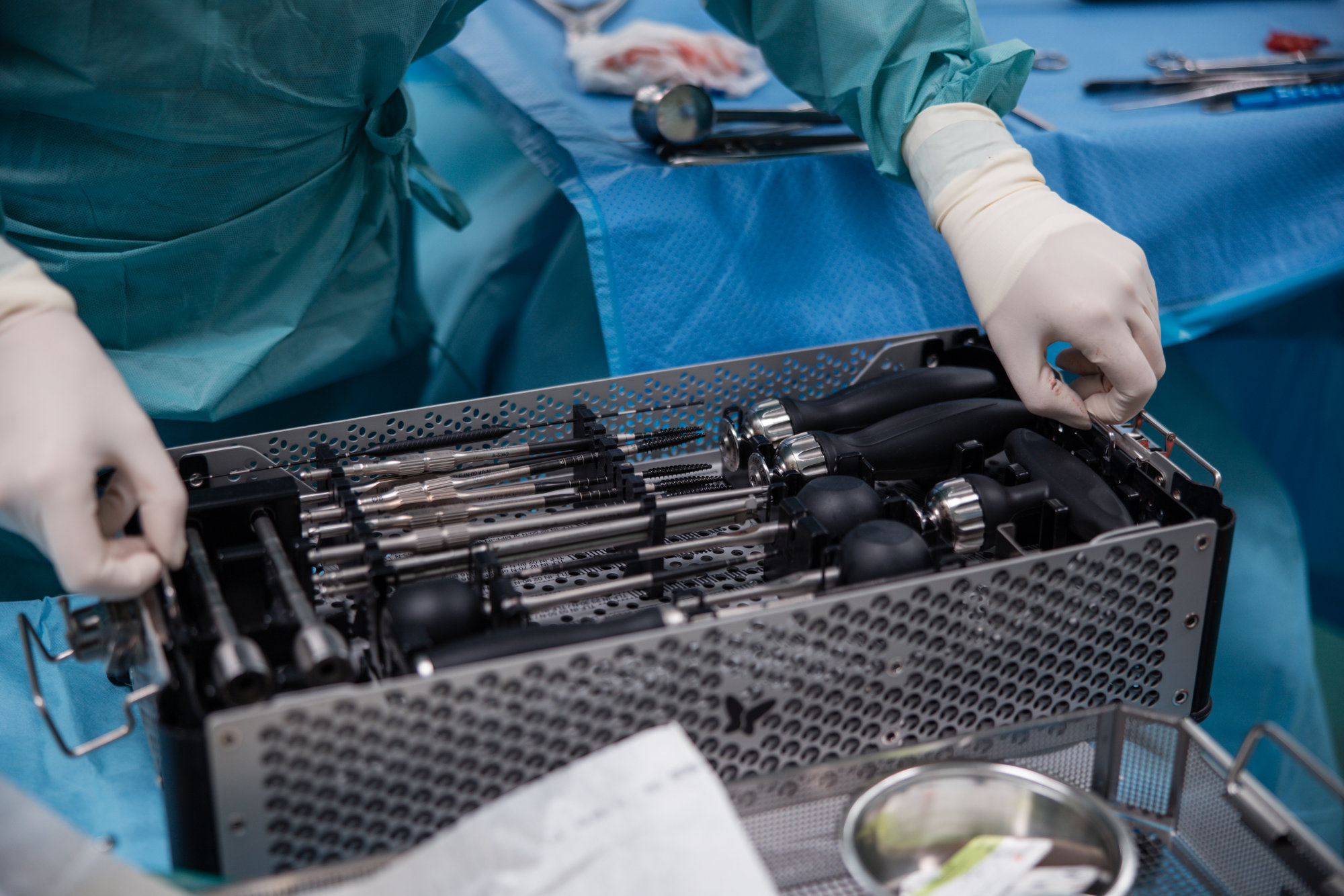
Tyto zákroky patří mezi nejnáročnější operace v páteřní chirurgii a vyžadují precizní plánování, vysoce zkušený tým a často i následnou rekonstrukci a stabilizaci páteře. Pokud se podaří dosáhnout „čistých okrajů“, může u vybraných diagnóz být dobře provedená operace hlavním a někdy i jediným potřebným léčebným krokem – poté následuje dlouhodobé sledování. V situacích, kdy čistých okrajů nelze bezpečně dosáhnout, obvykle doporučujeme doplňkovou léčbu (například vysoce specializované formy radioterapie); ve výjimečných případech může být pro nejlepší dlouhodobý výsledek nutné přijmout i kompromis v rozsahu výkonu, někdy i za cenu zásahu do některých struktur.
Radioterapie je klíčová metoda zejména u metastáz a u některých primárních nádorů. V posledních letech se výrazně rozšířily vysoce přesné techniky, například stereotaktická radioterapie (SBRT / radiosurgery), které umožňují podat vysokou dávku do nádoru při maximální ochraně míchy a okolních struktur. V řadě situací je ideální kombinace chirurgie a radioterapie – například chirurgický výkon zajistí stabilitu a „vytvoří prostor“ kolem míchy a radioterapie následně zajistí lokální kontrolu nádoru.
Chemoterapie, cílená léčba, imunoterapie nebo hormonální léčba (podle typu nádoru) ovlivňují onemocnění v celém těle. U metastáz je systémová léčba často základním pilířem a lokální léčba páteře (operace a/nebo radioterapie) je zaměřena na příznaky, stabilitu a prevenci neurologických komplikací.
Stejně důležitá jako samotný zákrok je následná péče. Cílem je návrat mobility, prevence svalového úbytku a co největší soběstačnost. Léčba bolesti je součástí celého procesu – od akutní fáze přes rehabilitaci až po dlouhodobé sledování.
Dopad na kvalitu života se liší podle typu nádoru, jeho rozsahu a také podle celkového onkologického stavu. Nejčastěji pacienty omezuje bolest, únava, pokles fyzické kondice a obava z neurologického zhoršení. Pokud dojde k útlaku míchy nebo nervů, může být kvalita života výrazně snížená a ovlivněná i poruchou chůze, slabostí nebo poruchami citlivosti.
Na druhou stranu právě oblast onkologické spondylochirurgie patří k disciplínám, kde může dobře zvolená léčba přinést rychlou a významnou změnu: úlevu od bolesti, obnovení stability, zlepšení mobility a návrat k běžným denním aktivitám. Reálné cíle léčby vždy stanovujeme společně s pacientem – někdy je prioritou záchrana nervových funkcí (aby pacient např. nepřestal chodit úplně) jindy snížení bolesti a možnost pokračovat v systémové léčbě, případně dlouhodobá lokální kontrola nádoru.
Přednosta Kliniky spondylochirurgie 1. LF a FN Motol
Spoluzakladatel české spondylochirurgie jako samostatného medicínského oboru. Profesorem v oboru ortopedie od roku 2010.
Od roku 2016 přednosta Kliniky spondylochirurgie 1. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Motole.
Autor řady odborných publikací a několika unikátních operačních postupů. Pacienty byl vyhlášen lékařem roku 2017.